大動脈瘤とは?
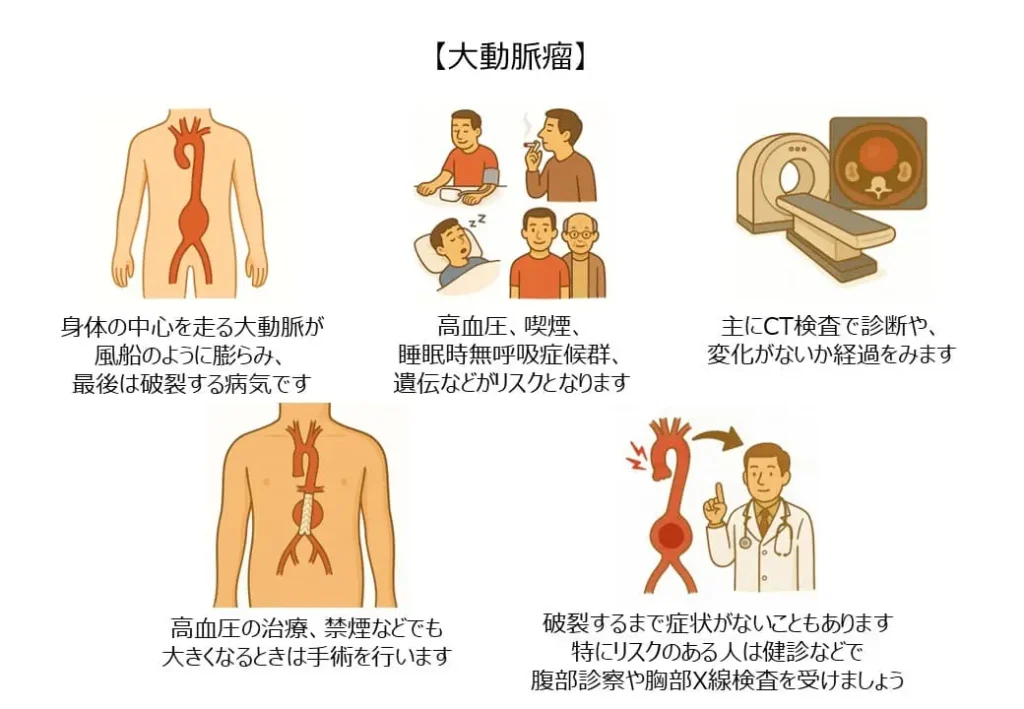
大動脈は心臓から全身に血液を送る、体で最も太い血管です。この血管の一部が弱くなってこぶのようにふくらんだ状態を「大動脈瘤(だいどうみゃくりゅう)」と呼びます。
大動脈瘤は小さいうちは症状が出にくく、健康診断や他の病気の検査で偶然見つかることも少なくありません。しかし、放置すると徐々に大きくなり、破裂すると大量出血を起こして命に関わるため、早期発見がとても大切です。
大動脈瘤のリスク
以下のような条件がそろうと、大動脈瘤ができやすくなります。
- 高血圧
血圧が高い状態が続くと、大動脈の壁に強い圧力がかかり、壁が弱くなりやすくなります。 - 睡眠時無呼吸症候群
睡眠中に呼吸が止まるたびに血圧が急上昇し、大動脈に負担をかけます。 - 家族歴(遺伝的要因)
親や兄弟姉妹に大動脈瘤や大動脈解離の既往があると、発症リスクが高まります。 - 喫煙・動脈硬化
長年の喫煙や脂質異常症により血管が傷み、動脈硬化が進行して大動脈瘤の原因となります。
主な症状
大動脈瘤は小さいうちは無症状ですが、大きくなると次のような症状が出ることがあります。
- 腹部に拍動性のできものをふれるようになる
- 声のかすれ、飲み込みにくさ
- 破裂すると、突然の激しい痛み・意識障害・ショック症状
このため「症状がない=安心」ではなく、リスク因子がある方は検査が重要です。
検査と診断
大動脈瘤の有無や大きさを調べるために、以下の検査が行われます。
- 腹部触診:腹部大動脈瘤は触診で見つかることがあります
- 胸部X線:胸部の大動脈瘤が発見されることがあります
- 超音波検査(エコー):腹部大動脈瘤の確認に有効で、被曝もなく安全です
- CT検査:大動脈の大きさや形を正確に評価できます
- 血圧測定・血液検査:動脈硬化や合併症の有無をチェックします
治療と予防
血圧管理
最も重要なのは血圧を安定させることです。薬を使い、収縮期血圧(上の血圧)を120mmHg未満に保つことが目標とされます。
生活習慣の改善
- 塩分を控える
- 禁煙
- 適正体重の維持
- 無理のない運動習慣
- 睡眠時無呼吸の治療(CPAPなど)
手術やカテーテル治療
- 瘤が一定以上の大きさになった場合
- 急速に拡大している場合
このようなときは手術のリスク<<破裂のリスクと判断し、外科手術やステントグラフト治療を検討します。
つまり、早期に発見し、動脈瘤の大きさを定期的にチェックする、血圧など管理し手術適応とならないように動脈瘤拡大を予防することが重要です。
早めに受診をおすすめする方
次のような方は、症状がなくても検査を受けておくと安心です。
- 長年高血圧が続いている
- 睡眠時無呼吸症候群があるが治療していない
- 親や兄弟姉妹に大動脈瘤・大動脈解離の既往がある
- 喫煙歴や脂質異常症がある
大動脈瘤は破裂してからでは救命が難しい病気です。「無症状のうちに発見」することが最も大切です。
まとめ
大動脈瘤は、高血圧・動脈硬化・喫煙・遺伝などが重なって発症する命に関わる病気です。津山市二宮にある当院では、総合内科専門医・循環器専門医が、生活習慣病から心疾患(心不全・不整脈・狭心症など)まで幅広く診療しています。
- 津山市二宮に位置し、駐車場完備
- 中国自動車道院庄インターから車で5分
- 国道53号線を降りてすぐ
胸や背中の違和感がある方、家族歴がある方はぜひ一度ご相談ください。
参考 日本循環器学会/日本心臓血管外科学会/日本胸部外科学会/日本血管外科学会.2020年改訂版 大動脈瘤・大動脈解離診療ガイドライン